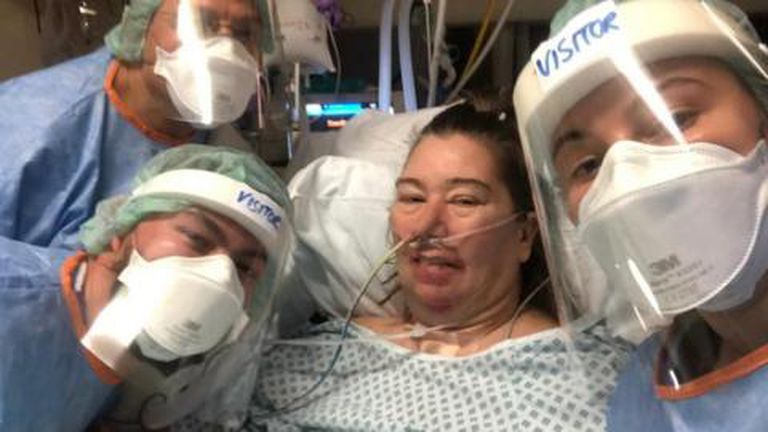
Cuando Jan Ehtash se despertó, inmediatamente comenzó a entrar en pánico. Estaba acostada boca arriba, paralizada del cuello para abajo y aterrorizada por lo que le estaba pasando.
“Pensé: ‘Me han secuestrado, estoy aquí ahora, no puedo moverme, no puedo hablar y hay toda esta gente extraña caminando por ahí con grandes cascos’”, dice.
Convencida de que sus captores estaban a punto de comenzar a experimentar con ella, la mujer de 58 años trató de ver cómo escapar. Pero todo lo que podía hacer era yacer inmóvil, rodeada de una extraña maquinaria que continuamente emitía pitidos y zumbidos.
Fue en ese momento que se dio cuenta de que las máquinas tenían su propio lenguaje.

“Pensé que se estaban comunicando, estas máquinas, se estaban comunicando entre sí”, dice. “Fue muy aterrador”.
Pero Ehtash no había sido secuestrada y las máquinas no hablaban. En realidad, estaba en una sala de cuidados intensivos en un hospital del sur de Londres, después de haber pasado cinco semanas en coma luchando contra una infección de Covid-19 que casi la mata.
Era enero de 2021. Sus secuestradores eran en realidad los médicos y enfermeras que le habían salvado la vida.
Su parálisis era solo temporal y sus alucinaciones habían sido provocadas por un fenómeno sorprendentemente común llamado delirio en cuidados intensivos o delirium de la UCI.
“Cómo estar en prisión”
“Ingresar en cuidados intensivos se siente, para el paciente, de forma similar a estar en prisión”, explica Larry Mulleague, consultor de la UCI que trató a Ehtash en el Hospital St Helier, en Carshalton.
Para Ehtash, hablar de su experiencia es una forma de terapia.
“Hay una pérdida de control aguda, además de miedo, gran dificultad para hacerse entender y angustia física y emocional”.
Según Mulleague, el delirio de la UCI afecta a más de la mitad de los pacientes que ingresan, pero sus experiencias rara vez son las mismas.
“Algunos de los más afortunados pueden imaginarse a sí mismos como un personaje adicional en su libro favorito como Alicia en el país de las maravillas, pero con mayor frecuencia las alucinaciones son muy aterradoras, con temas que giran alrededor de ser secuestrado, torturado, ahogado y espiado”, dice.
“Llama a tu familia”
El viaje de Ehtash a este mundo extraño comenzó varias semanas antes cuando contrajo Covid.
Con grandes dificultades para respirar, ingresó en el Hospital St Helier con tan solo un bolso de mano, convencida de que sería dada de alta en un día.
Luego, un médico le dijo: “No podemos prometerte que saldrás de esto”, y dijo que debería llamar a su familia. Era un 26 de diciembre, que en Reino Unido es día festivo.
Ehtash pasó cinco semanas en coma luchando contra la covid. (JAN EHTASH/)
“Entonces, llamé a mi esposo y a los niños. Fue horrible”, recuerda. “Mi hija menor gritó por teléfono y dijo: ‘Mamá, no puedo perderte. Tienes que luchar’”.
Casi dos años después, Ehtash todavía se emociona pensando en ese momento. “¿Cómo puedo decirle que su madre no va a estar con ellos? Ni siquiera pude darles un abrazo. Fue una llamada telefónica”.
Recuerdos inquietantes
Ehtash fue sedada y conectada a un respirador.
“Probablemente fue una de las pacientes más enfermas que tuvimos”, explica Jessica Gregory, enfermera de la UCI del Hospital St Helier. “Estábamos extremadamente preocupados por si iba a sobrevivir o no”.
Cinco semanas después Ehtash despertó y comenzó a experimentar sus extrañas visiones.
Finalmente, fue dada de alta del hospital con una bolsa de medicamentos y recuerdos inquietantes de su tiempo en coma.
Recordaba a una de sus hijas hablando con ella y otra recostada sobre su pecho. Recordó que la envolvieron en una sábana y la voltearon de frente mientras estaba conectada al respirador.
Todo esto había sucedido, pero era difícil distinguir qué había sido real y qué no.
Jessica Gregory, Larry Mulleague, y Maria Carroll trataron a Ehtash en el hospital St Helier.
También le resultó difícil adaptarse a la vida en casa. Por un tiempo, solo podía dormir si reproducía videos de las mismas máquinas de cuidados intensivos en YouTube.
“Al final fue un consuelo… Necesitaba escuchar esas máquinas por alguna razón”, dice Ehtash.
Una ventana y un reloj
Rhyan Fuller tuvo una experiencia similar a la de Ehtash. Le indujeron el coma por la misma razón: una infección por Covid potencialmente mortal.
Tampoco se había dado cuenta de lo cerca que estaba de la muerte. Pero las alucinaciones del analista de negocios de 40 años fueron más prosaicas.
“Eran cosas aleatorias como hablar con la gente mientras estaba afuera junto al río. Y yo estaba como, ‘bueno, no hay río en St Helier’”, dice.
Fuller también creía que recientemente había recogido su computadora portátil del segundo piso del hospital.
“Ese es un lugar realmente extraño para estar mientras intentas recuperarte”, dice.
Rhyan Fuller pasó tres semans en coma.
Si bien se cree que aspectos como la enfermedad, la edad, los medicamentos, los niveles de ruido y el insomnio contribuyen al delirio, investigadores continúan buscando la causa y cómo este delirio se puede tratar y prevenir .
“Hay soluciones prácticas que proporcionamos en nuestros hospitales: una ventana y un reloj con una esfera de 24 horas para que los pacientes puedan orientarse por sí mismos en el día y la noche, máquinas con alarmas más silenciosas”, señala Mulleague.
Él destaca la importancia de brindar apoyo a los pacientes incluso después de que salen del hospital, con grupos de apoyo y psicólogos especialistas.
“Afortunadamente, cuando los vemos en nuestra clínica de seguimiento tres meses después del alta, la crudeza de esos recuerdos y las emociones que provocan se han ido”.
“Pero explicar cuán comunes son estos pensamientos para los sobrevivientes es a menudo la validación que ellos y sus familias necesitan”, dice.
Grupo de apoyo
Para ayudarlos con su recuperación, tanto Ehtash como Fuller forman parte de un grupo de apoyo para aquellos que han experimentado el delirio de la UCI.
En una pequeña habitación bajo luces fluorescentes del hospital St Helier, los pacientes hablan de sus encuentros cercanos con la muerte y sus alucinaciones.
Médicos, enfermeras, psicólogos y logopedas asisten al grupo de apoyo junto con los pacientes del hospital.
Una mujer explica cómo pensó que estaba magnetizada a su cama; otra dice que veía todo el tiempo al detective de la serie de TV estadounidense Columbo.
La mayoría de los participantes se han recuperado físicamente y estas sesiones tienen como objetivo ayudarles en su recuperación psicológica de los cuidados intensivos.
“Fui al primer grupo y respondieron todas las preguntas que tenía”, dice Jan.
“Estás pensando, ‘¿Soy normal? ¿Me estoy volviendo loca?’ Pero luego escuchas que otras personas han experimentado lo mismo y dices: ‘Oh, Dios mío, no soy solo yo’”.
Maria Carroll, enfermera de la UCI, cree que los pacientes lo encuentran “muy beneficioso”. Los médicos pueden entender su viaje hasta cierto punto, dice, “pero no hemos caminado en sus zapatos. No lo entendemos como ellos lo entienden, y tienen algo en común que no tendrán en común con nadie más”.
Fuller está de acuerdo con los beneficios de aprender de las experiencias de otras personas.
“Va a haber gente allí que podría decir cosas que harán que todo este viaje sea un poco más fácil de digerir”, dice.
“Y también hay quienes podrían querer escuchar, dependiendo de qué tan avanzados estén, que es difícil, es realmente difícil, pero mejoras”.